A pressão alta e a Insuficiência Cardíaca são doenças sérias capazes de comprometer a qualidade de vida do paciente e, se não tratadas, levam à morte
Viver e envelhecer com saúde é um desafio e tanto para pessoas em todo o mundo. Doenças crônicas, genéticas, hereditárias, adquiridas por hábitos de vida desregrados estão na lista das que mais comprometem a qualidade de vida das pessoas.
A incidência de hipertensão entre a população mundial é muito alta e, no Brasil, não é diferente. Segundo informações fornecidas pelo presidente da Sociedade Brasileira de Hemodinâmica e Cardiologia Intervencionista (SBHCI), Dr. Marcelo Cantarelli, estima-se no mundo que a hipertensão arterial atinja entre 8% e 30% da população, dependendo da região estudada. No Brasil, mais de 17 milhões de pessoas são hipertensas. A prevalência aumenta com a idade, enquanto incide em 14% da população até 34 anos de idade, entre os idosos acima dos 65 anos de idade, ela atinge mais de 63%.
Mesmo convivendo muito de perto com o fantasma da hipertensão, o brasileiro parece não estar preocupado com a saúde e segue ignorando os fatores de risco que podem levar ao desenvolvimento do problema. O número de brasileiros obesos, por exemplo, cresce ano a ano. Dados divulgados em 2015 pelo Ministério da Saúde (MS) mostram que, em 2006, 43% da população estava acima do peso. Hoje, o índice chega a 52,5%. Ou seja, mais da metade dos brasileiros apresenta pelo menos um fator de risco para o desenvolvimento de doenças crônicas, como a hipertensão.
O aumento do número de pessoas de mal com a balança pode ser explicado pela falta de atividade física. Uma pesquisa do Instituto Brasileiro de Geografia e Estatística (IBGE) aponta que 46% da população – um total de 67,2 milhões pessoas – com 18 anos de idade ou mais é sedentária, o que ajuda a agravar o quadro de hipertensos no País.
Outros maus hábitos, o avanço da idade e características raciais também podem influenciar no descontrole da Pressão Arterial (PA). “A ingestão excessiva de sal e álcool, tabagismo e fatores socioeconômicos também são desencadeadores”, relata a cardiologista do Centro de Cardiologia do Hospital 9 de Julho, Dra. Beatriz da Silva Costa.
A consequência dessa falta de cuidado com o corpo é perigosa. Todos os anos, 300 mil pessoas morrem no Brasil em decorrência de doenças cardiovasculares, sendo que mais da metade das complicações fatais tem origem na pressão alta. Pelo menos 40% dos infartos e 80% dos Acidentes Vasculares Cerebrais (AVCs) ocorrem devido ao descontrole da PA.
Efeitos no organismo
Por que a hipertensão é tão perigosa e aparece como o principal fator de risco para o desenvolvimento das doenças cardiovasculares? Segundo descreve a Dra. Beatriz, a pressão alta compromete o equilíbrio entre o relaxamento e a contração dos vasos, levando a um aumento da tensão sanguínea, isto é, a força que o sangue exerce sobre as paredes das artérias, sendo capaz de prejudicar a irrigação tecidual e provocar danos aos órgãos irrigados.
Quando o organismo está sob o efeito desse desequilíbrio, inúmeras podem ser as consequências: complicações vasculares (para cada 10 mmHg de elevação da PA, o risco vascular se eleva em 28%); Doença Arterial Coronariana Aguda e Crônica (DAC); Insuficiência Cardíaca Congestiva (ICC); Hipertrofia do Ventrículo Esquerdo (HVE); AVC Isquêmico e Hemorrágico; Insuficiência Renal Crônica; e Hipertensão Maligna.
Como prevenir e tratar
A hipertensão é considerada um dos principais fatores de risco modificáveis. Hereditariedade e idade avançada são fatores que não podem ser trabalhados, mas há diversos outros agentes da doença que, se evitados, podem reduzir – e muito – a chance de desenvolvimento do problema. Antes de ser obrigado a procurar um médico e passar a ter de se medicar diariamente, há uma série de comportamentos que podem ser adotados por uma pessoa que deseja frear os riscos de se tornar um doente crônico. “A prevenção primária e a detecção precoce são as formas mais efetivas de evitar as doenças e devem ser metas prioritárias dos profissionais de saúde”, acredita a Dra. Beatriz.
Segundo a nefrologista membro da Sociedade Brasileira de Hipertensão (SBH), Dra. Frida Liane Plavnik, para evitar a doença, é preciso tomar medidas gerais de reeducação, também conhecidas como modificações no estilo de vida. A mudança de hábitos é necessária, principalmente, em indivíduos com PA limítrofe (PA < 140/90 mmHg).
Entre as novas atitudes, devem estar: medição regular da PA, alimentação saudável, prática de atividade física pelo menos cinco dias por semana, manutenção de peso adequado, diminuição do consumo de bebidas alcoólicas, não fumar e controle do estresse (nervosismo). “Tentar administrar os problemas de uma maneira mais tranquila. A arte de viver bem é enfrentar os obstáculos do dia a dia com sabedoria e equilíbrio”, aconselha a Dra. Frida.
Terapia medicamentosa
A menos que haja uma necessidade evidente para o uso imediato de medicamentos, como no caso de pacientes com níveis de PA acima de 180/110 mmHg, a maioria dos pacientes, primeiramente, deve ter oportunidade de tentar reduzí-la por meio de tratamento não farmacológico, a partir das modificações no estilo de vida citados anteriormente.
No entanto, uma vez já instalada a hipertensão, medidas farmacológicas devem ser instituídas. A hipertensão arterial essencial não tem cura, mas deve ser tratada para impedir complicações. Em indivíduos com PA limítrofe, recomenda-se tratamento medicamentoso apenas em condições de Risco Cardiovascular Global alto ou muito alto. Esse risco é definido como a probabilidade de um indivíduo ter um evento [angina, Infarto Agudo do Miocárdio (IAM), AVC ou morte], durante um período de dez anos. Quanto maior o risco, maior o potencial benéfico de uma intervenção terapêutica ou preventiva.
Apesar de eficazes, os medicamentos não conseguem realizar a tarefa da redução de PA sozinhos. O sucesso do tratamento depende fundamentalmente de mudança comportamental e da adesão a um plano alimentar saudável. “Pequena perda do peso corporal está associada a reduções na PA em pessoas com sobrepeso. Reduzir a ingestão de álcool para no máximo 30 g de etanol para homens e 15 g para mulheres também surte efeitos, assim como a cessação do tabagismo”, aponta a Dra. Beatriz.
Quando benfeito, o tratamento farmacológico junto a atitudes saudáveis conseguem reduzir a morbidade e mortalidade. Assim, os anti-hipertensivos e as mudanças de hábito são capazes não só de reduzir a PA, como também diminuir os eventos cardiovasculares fatais e não fatais.
|
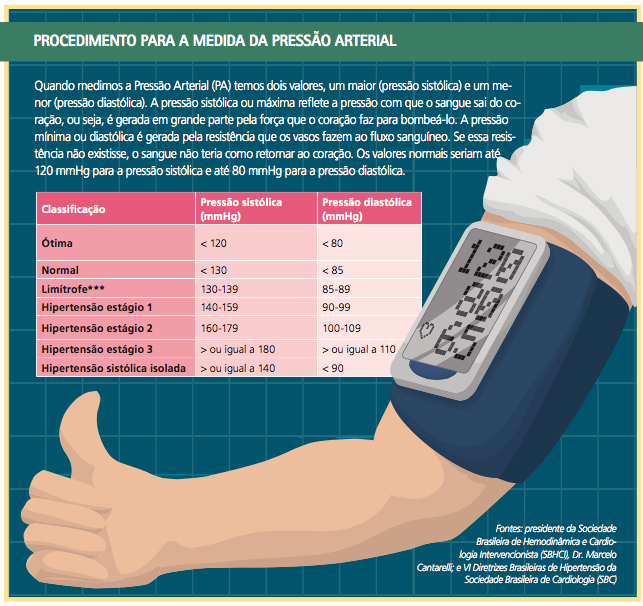
Procedimento para a medida da Pressão Arterial 1. Obter a circunferência aproximadamente no meio do braço. Após a medida, selecionar o manguito de tamanho adequado ao braço. 2. Colocar o manguito, sem deixar folgas, dois a três centímetros acima da fossa cubital. 3. Centralizar o meio da parte compressiva do manguito sobre a artéria braquial. 4. Estimar o nível da pressão sistólica pela palpação do pulso radial. O seu reaparecimento corresponderá à Pressão Arterial (PA) sistólica. 5. Palpar a artéria braquial na fossa cubital e colocar a campânula ou o diafragma do estetoscópio sem compressão excessiva. 6. Inflar, rapidamente, até ultrapassar 20 a 30 mmHg o nível estimado da pressão sistólica, obtido pela palpação. 7. Proceder à deflação lentamente (velocidade de 2 mmHg por segundo). 8. Determinar a pressão sistólica pela ausculta do primeiro som (fase I de Korotkoff*), que é em geral fraco seguido de batidas regulares, e, após, aumentar ligeiramente a velocidade de deflação. 9. Determinar a pressão diastólica no desaparecimento dos sons (fase V de Korotkoff*). 10. Auscultar cerca de 20 a 30 mmHg abaixo do último som para confirmar seu desaparecimento e depois proceder à deflação rápida e completa. 11. Se os batimentos persistirem até o nível zero, determinar a pressão diastólica no abafamento dos sons (fase IV de Korotkoff*) e anotar valores da sistólica/diastólica/zero. 12. Sugere-se esperar em torno de um minuto para nova medida. 13. Informar os valores de pressões arteriais obtidos para o paciente. 14. Anotar os valores exatos sem “arredondamentos” e o braço em que a PA foi medida. *Korotkoff são os sons ouvidos durante a medição da PA. Fonte: VI Diretrizes Brasileiras de Hipertensão. Arq. Bras. Cardiol 2010. Sociedade Brasileira de Cardiologia (SBC)/Sociedade Brasileira de Hipertensão (SBH)/Sociedade Brasileira de Nefrologia (SBN) |
A serviço da população
O procedimento de medida de PA pode ser realizado por todos os profissionais da área de saúde habilitados para tal. No entanto, apesar do procedimento ser simples, existem algumas particularidades que precisam ser respeitadas. É importante que todos os profissionais de saúde tenham conhecimento das técnicas padronizadas para tal procedimento. Os mesmos devem ser treinados e certificados como aptos e periodicamente reavaliados para confirmar a adequação de como a PA está sendo avaliada.
Da mesma forma, o local onde a medida de pressão será feita deve respeitar algumas exigências. Há necessidade de uma sala separada onde o paciente possa permanecer em repouso por no mínimo de três a cinco minutos e que o ambiente não sofra interferência de sons externos. Não é correto fazer a medida em condições ambientais diferentes da situação exposta acima.
Em nota, a SBH afirma que não é contrária à medida de pressão na farmácia, desde que o profissional responsável por tal procedimento seja devidamente treinado e certificado. A instituição tem, inclusive, disponível material educativo para profissionais da saúde e pode promover treinamento, quando solicitado.
É importante orientar aos pacientes da farmácia que:
Evitem: açúcares e doces, derivados de leite na forma integral, com gorduras, carnes vermelhas com gordura aparente e vísceras, temperos prontos, alimentos industrializados que vêm em latas ou vidros, alimentos processados e industrializados, como embutidos, conservas, enlatados, defumados, charque.
Prefiram: alimentos cozidos, assados, grelhados ou refogados, temperos naturais, como limão, ervas, alho, cebola, salsa e cebolinha, frutas, verduras e legumes, produtos lácteos desnatados.
Insuficiência Cardíaca
De acordo com o cardiologista do Hospital Israelita Albert Einstein, Dr. Antonio Carlos Bacelar, a Insuficiência Cardíaca (IC) é a via final comum da maioria das doenças que acometem o coração. “A IC é uma síndrome complexa em que o coração é incapaz de bombear o sangue no volume necessário para suprir as necessidades do organismo. A mortalidade por doenças cardíacas aumenta progressivamente com a elevação da PA. A IC é a causa mais frequente de internação por doença cardiovascular. É uma doença que causa importante diminuição da qualidade de vida e possui alta mortalidade”, diz.
Segundo o cardiologista, Dr. Giovanni Pinto, a IC está relacionada a diversas doenças que afetam diretamente o coração e estas, em sua grande maioria, ficam mais prevalentes com a idade, por isso a relação com a idade do paciente. Para ele, a incidência e prevalência absoluta de IC é discretamente maior em homens, mas mulheres são menos propensas a ter doença arterial coronariana e mais propensas a ter hipertensão.
Ainda de acordo com o Dr. Giovanni Pinto, no Brasil, estima-se que mais de dois milhões de pessoas tenham IC e surgem aproximadamente 240 mil novos casos por ano. Em junho de 2015, a revista Arquivos Brasileiros de Cardiologia, da Sociedade Brasileira de Cardiologia (SBC), publicou um estudo coordenado pelo professor da Faculdade de Medicina da Universidade do Estado do Rio de Janeiro (FMC-UERJ), Dr. Denílson Albuquerque, mostrando que 50 mil pessoas morrem todos os anos no Brasil em função de complicações cardíacas.
A IC pode ser resultado de inúmeras patologias como, por exemplo, IAM, doenças nas valvas, miocardite, doenças congênitas, alcoolismo, uso de drogas e a própria hipertensão.
“No entanto, quase 50% das vezes não conseguimos identificar uma causa para a IC, sendo chamada de idiopática. Como a maioria das causas apresentadas é mais prevalente na população com idade mais avançada, a IC acaba por ser mais comum também nesta faixa etária, podendo, no entanto, também se manifestar em faixas etárias mais jovens”, explica o cardiologista do Hospital Samaritano de São Paulo, Dr. Alexandre Galvão.
Autor: Adriana Bruno, Flávia Corbó e Tassia Rocha